티스토리 뷰
목차
기형아검사란?

기형아검사는 태아의 염색체 이상 및 신경관결손 여부를 선별하는 중요한 산전 검사입니다. 산모의 혈액 속 단백질 농도를 분석하여 태아의 기형 위험도를 평가하는 방식으로, 크게 1차 검사와 2차 검사로 나뉩니다.
기형아검사를 두 번 진행하는 이유는 1차 검사에서 측정한 특정 단백질 수치가 2차 검사에서 어떻게 변화했는지 분석하여 보다 정확한 결과를 얻기 위함입니다. 이를 "통합 기형아 검사(Sequential Screening)" 라고도 하며, 기형아 발견율이 90~95% 로 비교적 높은 편입니다.
1차·2차 기형아검사 비교
검사 유형검사 시기검사 방법선별 가능성추가 검사
| 1차 기형아검사 | 임신 10~14주 | 산모 혈액 검사 | 다운증후군 60% 선별 | 초음파를 통한 태아 목투명대 검사 진행 가능 |
| 2차 기형아검사 | 임신 15~22주 | 산모 혈액 검사 | 다운증후군 80%·신경관결손 80% 선별 | 별도 추가 검사 없음 |
1차 검사에서는 초음파를 통해 태아 목투명대(NT, Nuchal Translucency)를 측정하는 경우도 있습니다. 다운증후군을 가진 태아는 목덜미 부근 피부조직이 3mm 이상으로 두꺼운 경우가 많기 때문입니다. 다만, 태아의 자세나 검사 환경에 따라 부정확할 수도 있습니다.
기형아검사 대신 니프티검사를 받아도 될까?

최근에는 고령 임신이 증가하면서 보다 정확한 검사인 니프티검사(NIPT, 비침습적 산전 기형아 검사)를 바로 시행하는 경우도 많아졌습니다.
니프티검사는 산모의 혈액 속 태아 DNA를 분석하는 방식으로, 기존 기형아검사보다 정확도가 높습니다.
- 검사 가능 시기: 임신 10주 이후
- 검사 방식: 산모 혈액을 채취하여 유전자 검사 진행
- 장점: 비침습적 검사로 안전하며, 정확도가 높음
- 단점: 검사 비용이 비교적 비쌈(50~70만 원)
기형아검사는 선별검사인 반면, 니프티검사는 보다 정확한 염색체 이상 위험 평가가 가능하기 때문에, 산모가 원하는 경우 기형아검사 대신 니프티검사를 선택할 수도 있습니다.
양수검사가 필요한 경우

기형아검사 또는 니프티검사에서 고위험군으로 판정된 경우, 확진을 위해 **양수검사(양수천자검사) 또는 융모막검사(Chorionic Villus Sampling, CVS)**가 필요합니다.
🔹 양수검사 필요 대상
- 출산 시 산모 나이가 35세 이상인 경우
- 출산 시 산모 나이가 31세 이상이며 쌍둥이를 임신한 경우
- 임신 초기 반복적인 자연유산 경험이 있는 경우
- 초음파 검사에서 태아 기형이 의심될 때
- 산모나 배우자가 염색체 이상을 보유한 경우
- 이전 출산에서 염색체 이상이 있는 아이를 낳은 경험이 있는 경우
양수검사는 임신 15~20주 사이에 시행되며, 양수를 채취해 태아의 염색체를 직접 분석하는 확진검사입니다.
노산과 다운증후군 발생률, 정말 관련이 있을까?

다운증후군은 21번 염색체가 정상보다 하나 더 존재하는 유전 질환으로, 신생아 800명당 1명꼴로 발생합니다.
🔹 산모 나이에 따른 다운증후군 발생 확률
- 20세: 1/1,200
- 30세: 1/900
- 35세: 1/350
- 40세: 1/70
고령 산모일수록 다운증후군 발생 확률이 증가하는 것은 사실이지만, 이는 상대적인 확률 증가일 뿐 절대적으로 기형아 출산 확률이 높다는 의미는 아닙니다.
부모에게 유전적 요인이 없어도, 수정란이 체세포 분열하는 과정에서 자연적으로 다운증후군이 발생할 수도 있습니다. 지나친 걱정보다는 산전 검사를 통해 태아의 건강 상태를 정확하게 파악하는 것이 중요합니다.
태아 신경관결손이란? 예방 방법은?
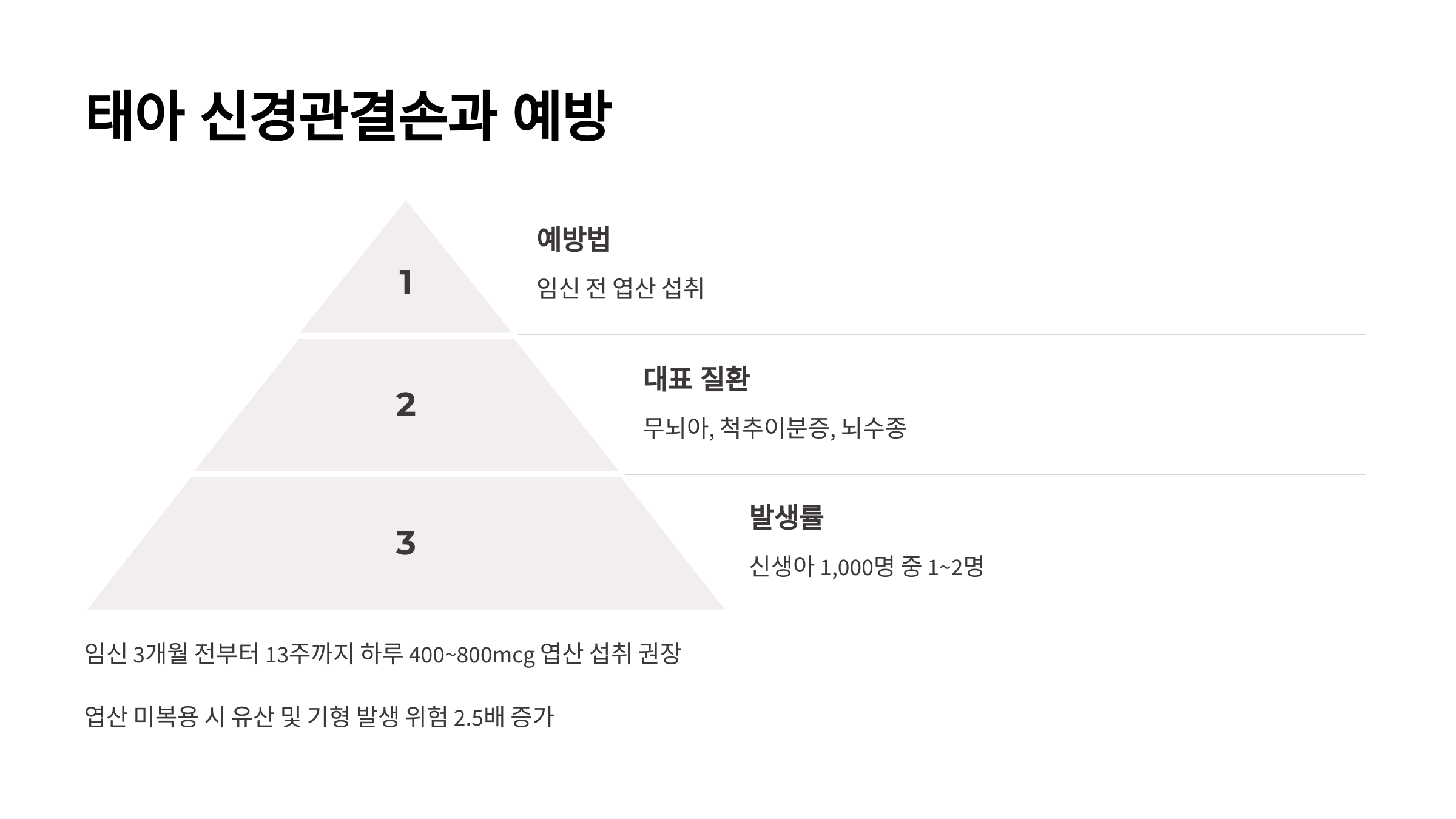
**신경관결손(NTD, Neural Tube Defects)**은 태아의 뇌와 척추 발달에 이상이 생기는 선천성 기형으로, 신생아 1,000명 중 1~2명꼴로 발생합니다.
🔹 대표적인 신경관결손 질환
- 무뇌아: 두개골과 뇌의 발달 이상으로 인해 사산 확률이 높음
- 척추이분증: 척추가 완전히 닫히지 않아 신경 손상이 발생하며, 심할 경우 하반신 마비 유발
- 뇌수종: 뇌 안에 과도한 뇌척수액이 축적되어 머리가 비정상적으로 커지는 증상
🔹 신경관결손 예방을 위한 엽산 섭취
임신 초기 엽산 섭취는 신경관결손을 최대 70%까지 예방할 수 있습니다.
- 임신 3개월 전부터 13주까지 엽산 섭취 권장
- 하루 400~800mcg(마이크로그램) 섭취 필수
- 자연식품(시금치, 브로콜리, 오렌지, 콩) 또는 엽산 보충제를 통해 보충
식품의약품안전처 연구에 따르면, 임신 13주 이전 엽산을 복용하지 않은 산모는 유산 및 기형 발생 위험이 2.5배 높다는 결과가 보고되었습니다. 따라서 임신 계획 중이라면 미리 엽산을 챙겨 먹는 것이 중요합니다.
기형아검사, 꼭 받아야 할까?

1차·2차 기형아검사는 태아의 건강을 평가하는 기본적인 선별검사로, 다운증후군과 신경관결손을 조기에 감지할 수 있습니다.
- 보다 정확한 결과를 원한다면 **니프티검사(NIPT)**를 선택할 수도 있음
- 기형아검사에서 이상 소견이 발견될 경우, 양수검사 또는 융모막검사를 통해 확진 가능
- 신경관결손 예방을 위해 임신 전부터 엽산 섭취 필수
건강한 출산을 위해 본인의 상황에 맞는 적절한 검사를 선택하고, 의료진과 충분한 상담 후 결정하는 것이 가장 중요합니다.
'임신·출산 정보' 카테고리의 다른 글
| 임신기 근로시간 단축제도 개선 완벽 가이드 (임신 36주→32주로 확대) (0) | 2025.03.18 |
|---|---|
| 2025년 2월, 미숙아 출산 시 출산 전후 휴가 기간 확대(90일→100일) (0) | 2025.03.17 |
| 니프티검사(NIPT): 정확성과 검사 시기, 꼭 필요한 경우는? (1) | 2025.03.09 |
| 산후조리원 선택법: 가격 비교, 후기 체크 및 필수 고려 사항 (5) | 2025.03.09 |
| 출산 전 꼭 사야 할 신생아 용품 리스트: 필수 아이템과 추천 제품 총정리 (1) | 2025.03.09 |

